
Buổi sinh hoạt khoa học thường kỳ của Bệnh viện Giao thông vận tải được rất nhiều bác sĩ, điều dưỡng quan tâm và tham dự.
1. Tổng quan bệnh động mạch ngoại vi
Bệnh động mạch ngoại vi là biểu hiện thông thường nhất của xơ vữa động mạch, mặc dù bệnh này có thể là hậu quả của huyết khối, thuyên tắc, loạn sản xơ cơ và viêm động mạch. Với bản chất của tình trạng xơ vữa hệ thống, bệnh nhân có bệnh động mạch ngoại vi là đối tượng có nguy cơ cao mắc nhồi máu cơ tim, đột quỵ và tử vong tim mạch. Việc chẩn đoán bệnh động mạch ngoại vi sẽ giúp bác sĩ có những biện pháp điều trị triệu chứng, cải thiện chất lượng sống cho bệnh nhân. Ngoài ra, quan trọng hơn là thiết lập các biện pháp ngăn ngừa bệnh lý và tử vong tim mạch trong tương lai. Tuy nhiên cho đến nay, nhiều tài liệu trên thế giới đều thừa nhận việc cảnh giác bệnh lý này còn rất thấp. Các nghiên cứu trên các bệnh nhân mắc bệnh động mạch ngoại vi cho thấy chỉ 49% bác sĩ có quan tâm đến bệnh lý này và chỉ 37% bác sĩ có khai thác bệnh sử đau khập khiễng cách hồi của bệnh nhân.
Ngày nay với những tiến bộ trong điều trị nội khoa nhằm cải thiện triệu chứng, kiểm soát tốt các bệnh kèm cũng như những tiến bộ trong can thiệp mạch máu đã góp phần thay đổi đáng kể chất lượng sống cho bệnh nhân bệnh động mạch ngoại vi.
1.1. Chẩn đoán
Như mọi bệnh lý tim mạch khác, việc chẩn đoán bệnh động mạch ngoại vi dựa trên tiền sử và yếu tố nguy cơ, triệu chứng lâm sàng, cận lâm sàng.
1.1.1. Tiền sử và yếu tố nguy cơ
Theo hướng dẫn chẩn đoán và điều trị bệnh động mạch ngoại vi của Hội tim mạch Châu Âu (ESC) năm 2017, cần chú ý khai thác tiền sử và các yếu tố nguy cơ trên bệnh nhân bao gồm:
- Tiền sử gia đình (bao gồm các bệnh lý tim mạch - bệnh mạch vành, bệnh mạch máu não, bệnh lý động mạch chủ, bệnh động mạch ngoại vi chi dưới,…).
- Tiền sử bản thân (tăng huyết áp, đái tháo đường, rối loạn chuyển hóa lipid máu, hút thuốc lá, bệnh thận mạn, ít vận động, thói quen ăn uống, tiền sử xạ trị ung thư, yếu tố tâm lý xã hội).
- Các triệu chứng thần kinh thoáng qua hoặc vĩnh viễn.
- Đau khi gắng sức ở cánh tay, đặc biệt nếu có kèm theo hoa mắt hoặc chóng mặt.
- Triệu chứng gợi ý đau thắt ngực, khó thở.
- Đau bụng, đặc biệt nếu liên quan đến ăn uống, sút cân.
- Suy giảm khả năng đi lại/đau cách hồi:
+ Biểu hiện: mệt mỏi, đau nhức, chuột rút, khó chịu, nóng rát.
+ Vị trí: mông, đùi, bắp chân hoặc bàn chân.
+ Khởi phát: sau tập thể dục, lên dốc hay xuống dốc ⇒ giảm khi nghỉ ngơi.
+ Khoảng cách đi được cho đến khi xuất hiện biểu hiện đau cách hồi.
- Đau chi dưới (bao gồm cả bàn chân) khi nghỉ ngơi và tiến triển khi đứng thẳng.
- Chậm liền vết thương ở tứ chi.
- Suy giảm các hoạt động thể chất.
- Rối loạn cương dương.

BS Lê Quang Hiếu - Khoa Nội A1 đã trình bày bài báo cáo về Bệnh lý động mạch ngoại vi và Phương pháp đo chỉ số huyết áp cổ chân – cánh tay (ABI).
1.1.2. Khám lâm sàng
- Nghe và sờ các vùng cổ và thượng đòn.
- Thăm khám cẩn thận các chi trên, bao gồm cả bàn tay, bàn chân (màu sắc, tính toàn vẹn của da).
- Bắt động mạch chi trên, đo huyết áp 2 tay và đánh giá độ chênh lệch giữa các tay. Khám bụng, bắt động mạch đùi, động mạch khoeo, động mạch mu bàn chân và động mạch chày sau, đánh giá chênh lệch nhiệt độ.
- Đánh giá bệnh lý thần kinh ngoại biên trong trường hợp đái tháo đường hoặc bệnh ngoại vi chi dưới: mất cảm giác, khả năng nhận biết đau.
- Khám phản xạ gân xương.
1.1.3. Cận lâm sàng
Các xét nghiệm máu và chẩn đoán hình ảnh cần làm để chẩn đoán bệnh động mạch ngoại vi theo hướng dẫn của ESC 2017:
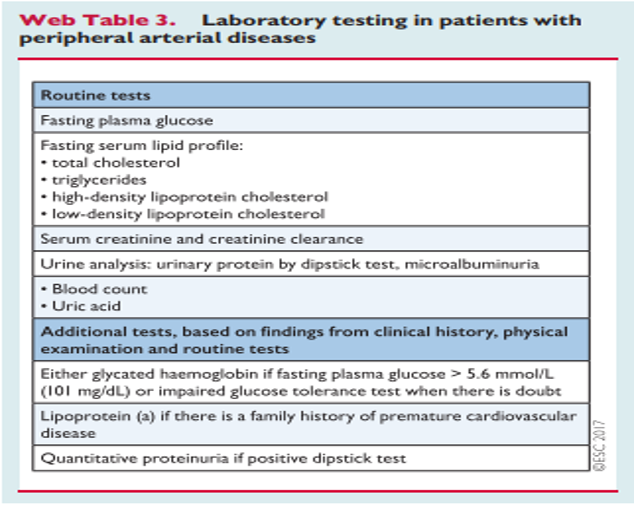
- Chỉ số cổ chân-cánh tay (ABI - Ankle Brachial Index).
- Siêu âm mạch Doppler (Duplex ultrasound - DUS).
- Chụp mạch mã hóa xóa nền (Digital subtraction angiography - DSA).
- Chụp cắt lớp vi tính mạch máu (Computed tomography angiography - CTA).
- Chụp cộng hưởng từ mạch máu (Magnetic resonance angiography - MRA).
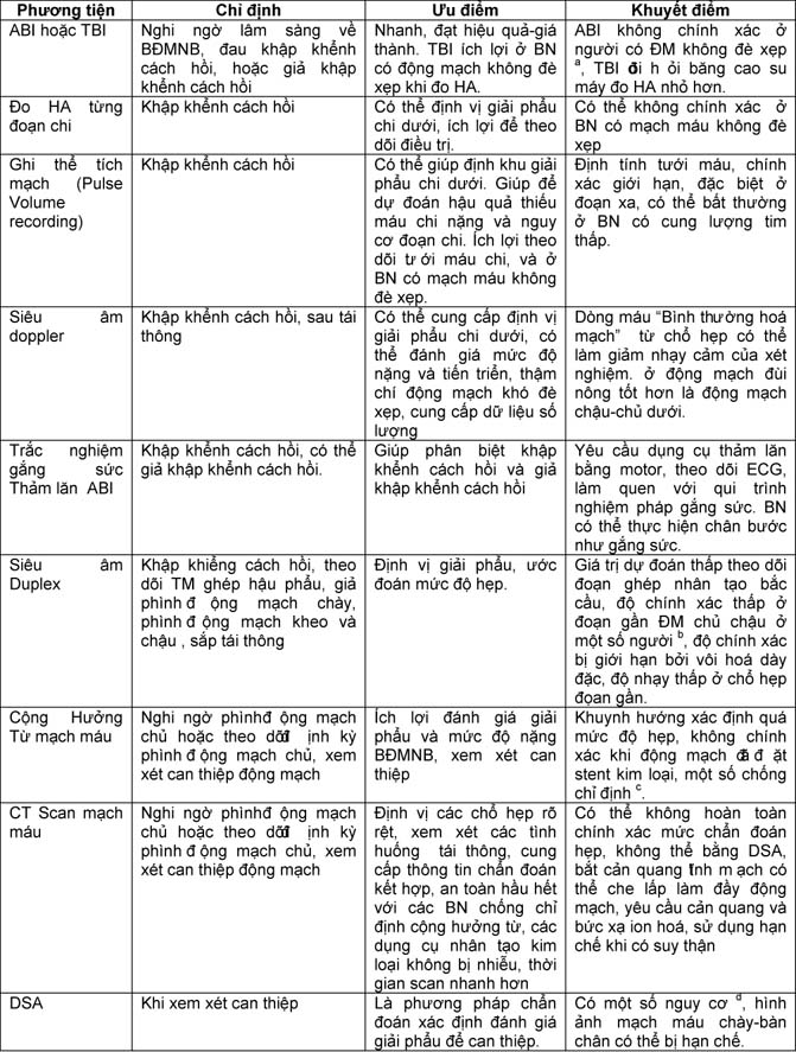
Bảng đánh giá ưu, nhược điểm các phương tiện chẩn đoán hình ảnh trong chẩn đoán bệnh động mạch ngoại vi
1.2. Điều trị
- Điều trị không dùng thuốc (tập luyện và hạn chế các yếu tố nguy cơ).
- Điều trị bằng thuốc (chống đông, chống kết tập tiểu cầu, kiểm soát huyết áp, kiểm soát mỡ máu).
- Can thiệp tái thông động mạch.
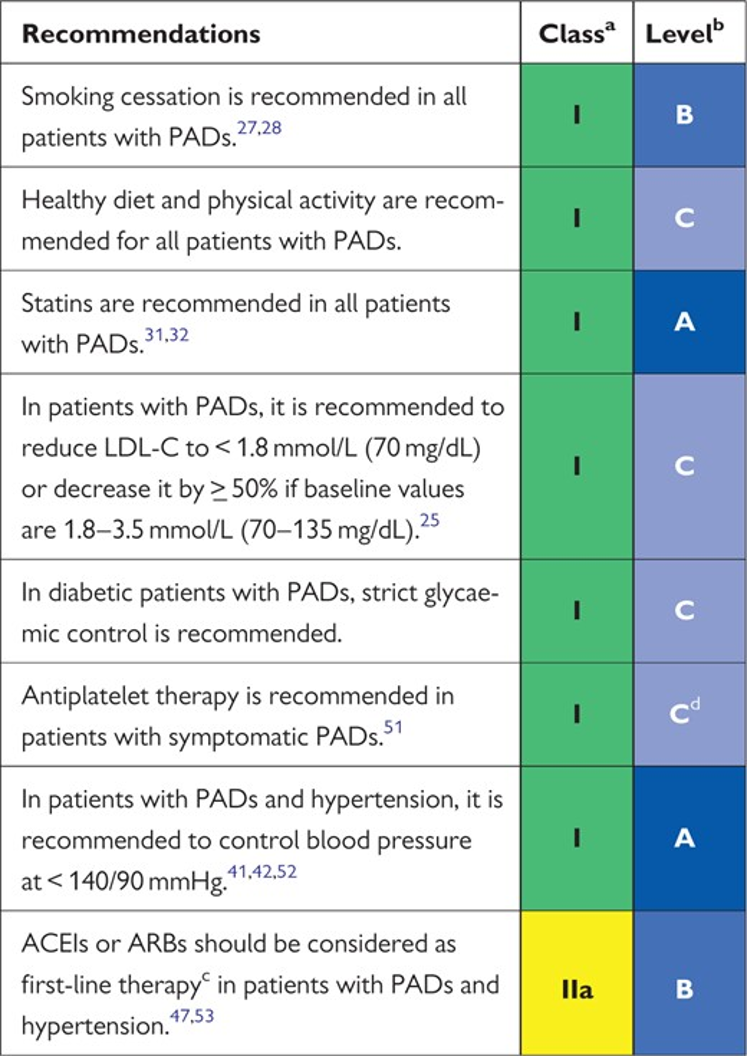
Khuyến cáo ESC 2017 về kiểm soát các yếu tố nguy cơ
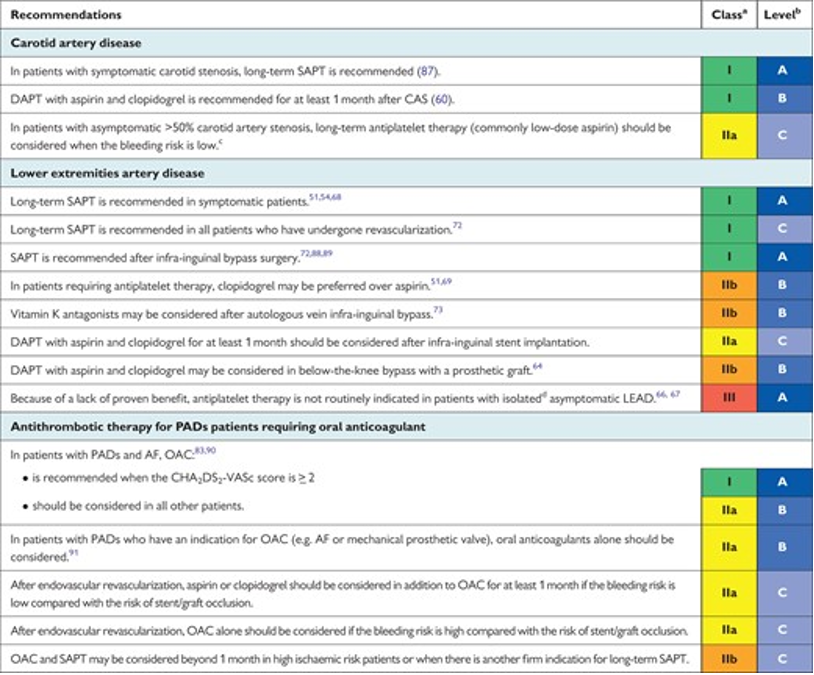
Khuyến cáo ESC 2017 về điều trị bệnh động mạch ngoại vi chi dưới
2. Bệnh động mạch ngoại vi chi dưới (Lower extremity arterial disease - LEAD)
2.1. Tổng quan
- Hầu hết bệnh nhân mắc bệnh động mạch ngoại vi chi dưới đều không có triệu chứng. Khả năng đi bộ cần được đánh giá để phát hiện bệnh động mạch ngoại vi chi dưới ẩn giấu trên lâm sàng.
- Các biểu hiện lâm sàng rất khác nhau và chủ yếu là những triệu chứng không điển hình.
- Ngay cả những bệnh nhân mắc bệnh động mạch ngoại vi chi dưới không có triệu chứng cũng có nguy cơ cao mắc các biến cố tim mạch và sẽ được hưởng lợi từ chiến lược phòng ngừa biến cố tim mạch, đặc biệt là kiểm soát chặt chẽ các yếu tố nguy cơ.
- Liệu pháp chống huyết khối được chỉ định ở bệnh nhân bệnh động mạch ngoại vi chi dưới có triệu chứng.
- Chỉ số cổ chân-cánh tay được chỉ định đầu tiên để sàng lọc và chẩn đoán bệnh động mạch ngoại vi chi dưới. Siêu âm mạch Doppler là phương tiện chẩn đoán hình ảnh đầu tiên.
- Ở những bệnh nhân bị đau cách hồi, phòng ngừa biến cố tim mạch và tập luyện là nền tảng điều trị. Nếu hoạt động sống hàng ngày bị ảnh hưởng nghiêm trọng, có thể cân nhắc tái thông mạch.
- Việc nhận biết sớm tình trạng hoại tử và/hoặc nhiễm trùng và giới thiệu đến bác sĩ chuyên khoa tim mạch là bắt buộc để hạn chế tối đa tổn thương của bệnh nhân. Thiếu máu cục bộ chi cấp tính với tổn thương thần kinh ngoại vi cần phải tái thông mạch máu khẩn cấp.

Các bác sĩ, điều dưỡng chăm chú lắng nghe thuyết trình.
2.2. Giá trị của ABI trong chẩn đoán và điều trị bệnh động mạch ngoại vi chi dưới
ABI là chỉ số đánh giá lâm sàng đơn giản và giá trị. Chỉ số này dựa vào số đo huyết áp cao nhất ở cổ chân chia cho trị số huyết áp cao nhất ở cánh tay, có thể kết hợp với dụng cụ đo Doppler sóng liên tục.
2.2.1. Đánh giá kết quả của ABI
- 1,4: Động mạch cứng, vôi hóa (ở bệnh nhân ĐTĐ, suy thận mạn,…).
- 0,9 - 1,4: Bình thường.
- 0,7 - 0,9: Bệnh động mạch chi dưới mức độ nhẹ (không triệu chứng).
- 0,4 - 0,7: Bệnh động mạch chi dưới mức độ vừa (đau cách hồi).
- < 0,4: Bệnh động mạch chi dưới mức độ nặng.
Đánh giá chỉ số ABI: Trong chăm sóc ban đầu, giá trị của ABI < 0,8 hoặc ít nhất 3 trong 4 chỉ số ABI < 0,9 có giá trị chẩn đoán trên 95%. Nếu ABI > 1,1 hoặc ít nhất 3 trong 4 chỉ số ABI > 1 thì giá trị loại trừ là 99%. ABI < 0,5 là bệnh nặng và có nguy cơ cắt cụt chi. Giá trị ABI thay đổi trên 15% có giá trị đánh giá tiến triển nặng của bệnh. Để đánh giá kết quả tái tưới máu cần ABI tăng trên 15%.

Các bác sĩ, điều dưỡng khoa Nội A1 được hướng dẫn sử dụng máy ABI.
2.2.2. Chỉ định
Bệnh nhân có nghi ngờ về lâm sàng:
- Mất mạch ở chi dưới và/hoặc tiếng thổi động mạch động mạch ngoại vi chi dưới.
- Đau cách hồi điển hình hoặc các triệu chứng gợi ý khác.
- Vết thương ở chi dưới chậm liền.
- Bệnh nhân có nguy cơ mắc bệnh động mạch ngoại vi chi dưới cao: Bệnh xơ vữa động mạch hoặc các bệnh động mạch ngoại vi khác.
- Các tình trạng khác: phình động mạch chủ bụng, bệnh thận mạn tính, suy tim.
Những người không có triệu chứng về mặt lâm sàng nhưng có nguy cơ mắc bệnh:
- Nam và nữ > 65 tuổi.
- Nam và nữ < 65 tuổi thuộc nhóm có nguy cơ mắc bệnh tim mạch cao.
- Đàn ông và phụ nữ trên 50 tuổi có tiền sử gia đình mắc bệnh.
2.2.3. Chống chỉ định
- Đau vùng cẳng chân, bàn chân dữ dội.
- Huyết khối tĩnh mạch sâu (Deep vein thrombosis - DVT).
- Vết thương hở và/hoặc nhiễm trùng ở vị trí đo ABI.
Bệnh nhân được đo chỉ số huyết áp cổ chân – cánh tay (ABI).
2.2.4. Giá trị của ABI trong chẩn đoán và điều trị bệnh động mạch ngoại vi chi dưới
* Về độ nhạy và độ đặc hiệu của phương pháp đo ABI: Khi so sánh với các phương pháp thăm dò hình ảnh khác như siêu âm, chụp động mạch cản quang, kết quả cho thấy phương pháp đo chỉ số ABI có giá trị chẩn đoán, độ nhạy và độ đặc hiệu cao.
- Độ nhạy và độ đặc hiệu của chỉ số ABI trong chẩn đoán bệnh động mạch ngoại vi chi dưới khi so sánh với phương pháp siêu âm doppler mạch máu dao động từ 70- 100% và 80- 100% tương ứng.
- Khi so sánh với phương pháp chụp DSA thì độ nhạy và độ đặc hiệu của chỉ số ABI cũng trên 70%.
* Về đánh giá mức độ nặng và tiên lượng bệnh:
- Giá trị ABI tương quan chặt chẽ với độ nặng của BĐMCD và là yếu tố tiên lượng sống còn của chi. Giá trị ABI càng thấp chứng tỏ bệnh càng nặng.
- Theo Jelnes R và cs: nếu ABI > 0,9 thì ít khả năng dẫn tới thiếu máu chi trầm trọng trong 6,5 năm tiếp theo. Khi ABI < 0,4 thì nguy cơ đau chi khi nghỉ, loét, hoại tử, chậm lành vết thương và cắt cụt cao.
- Trong quá trình theo dõi tiến triển BĐMCD, khi trị số ABI giảm trên 0,15 giữa 2 lần khám thì chứng tỏ bệnh đang tiến triển nặng hơn.
* Về giá trị dự báo nguy cơ tim mạch: Giá trị chỉ số ABI thấp là một yếu tố dự báo nguy cơ tim mạch.
- Các nghiên cứu cho thấy giá trị của chỉ số ABI ≤ 0,9 có tương quan chặt chẽ với nguy cơ cao bị bệnh động mạch vành, đột quỵ não, cơn thiếu máu não cục bộ thoảng qua, suy thận tiến triển và tử vong do mọi nguyên nhân.
- Newman và CS đo chỉ số huyết áp tâm thu của 1.537 người, theo dõi trong bốn năm, cho thấy rằng ABI thấp có ý nghĩa dự báo sự tăng lên từ hai đến ba lần tỷ lệ tử vong tim mạch toàn bộ ở các bệnh nhân tăng huyết áp tâm thu đơn độc.
* Hạn chế của phương pháp đo chỉ số ABI
- Phương pháp đo chỉ số ABI không có khả năng chẩn đoán định khu cũng như không thể xác định được vị trí và mạch máu tổn thương.
- Giá trị ABI sẽ không chính xác khi động mạch bị xơ cứng, vôi hóa nhiều, không thể nén xẹp gây âm tính giả. Mặc dù giá trị ABI không nhỏ hơn 0,9 nhưng ở những bệnh nhân này nguy cơ tim mạch vẫn cao. Tình trạng này có thể gặp ở những bệnh nhân tuổi quá cao, suy thận lọc máu chu kỳ. Với những bệnh nhân này cần đo chỉ số ngón chân – cánh tay (TBI: Toe - Branchial Index) để chẩn đoán vì những động mạch nhỏ ít bị ảnh hưởng bởi hiện tượng vôi hóa.
TÀI LIỆU THAM KHẢO
- 2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases, in collaboration with the European Society for Vascular Surgery (ESVS).
- Jelnes R GO, Hougaard Jensen K, et al (1986), “Fate in intermittent claudication: outcome and risk factors”, Br Med J (Clin Res Ed), 293, tr. 1137-1340.
- Newman AB, Sutton-Tyrrell K, Rutan GH, Locher J, Kuller LH. Lower extremity arterial disease in elderly patients with systolic hypertension. J Clin Epidemiol.1991;44:15-20.




